W przypadku niektórych pacjentek rozwiązaniem może być zabieg operacyjny. Liposukcja – czyli odsysanie tłuszczu – trwale redukuje dotkniętą chorobą podskórną tkankę tłuszczową. Może na długi czas zmniejszyć, a nawet całkowicie wyeliminować ból, nie powoduje jednak wyleczenia z choroby i jest poważnym, bolesnym zabiegiem, podczas którego operowane są całe obszary objęte obrzękiem lipidowym. W związku z tym w każdym pojedynczym przypadku należy podjąć indywidualną decyzję, czy wybrać leczenie zachowawcze, czy też uzasadnionym i rozsądnym rozwiązaniem jest operacja, z którą wiążą się możliwe niepożądane skutki uboczne, takie jak bliznowacenie tkanki.
W przypadku obrzęku lipidowego przed poddaniem się operacji należy uwzględnić następujące aspekty:
- Udokumentowany ból bez poprawy pomimo leczenia zachowawczego
- Istniejące powikłania, takie jak ograniczenia mobilności, wtórne choroby skóry lub stawów
- W idealnym przypadku wskaźnik talia-wzrost (WHtR) <0,55
- Priorytetowe leczenie istniejącej otyłości
- Odbarczenie ewentualnych innych obrzęków przed operacją
- W idealnym przypadku dopiero po ukończeniu 18 roku życia
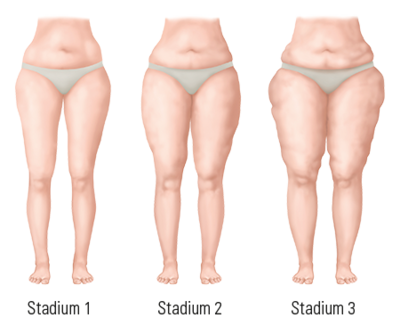
Wskazania do liposukcji nie opierają się już na konwencjonalnej klasyfikacji stadiów, ponieważ nie istnieje związek pomiędzy ciężkością objawów a dotychczasowymi stadiami.
Wykonanie liposukcji
To, czy operacja obrzęku lipidowego odbywa się w warunkach ambulatoryjnych, czy szpitalnych, zwykle zależy od ciężkości stanu, ewentualnych chorób współistniejących oraz sedacji. Odsysanie tłuszczu powinno być wykonywane przy użyciu techniki bezpiecznej dla tkanek i naczyń limfatycznych. W ramach miejscowego znieczulenia tumescencyjnego i znieczulenia ogólnego stosuje się systemy wspomagane wibracjami (PAL) i strumieniem wody (WAL). W ramach zabiegu podczas 1-4 sesji dla obu nóg lub 1-2 sesji dla obu ramion odsysane jest maksymalnie 10% masy ciała (objętość odsysania).
Po liposukcji
Bezpośrednio po zabiegu należy przeprowadzić kompleksową fizyczną terapię przeciwobrzękową (KTP). W zależności od objawów pacjentki są poddawane dalszemu leczeniu zachowawczemu. Główny nacisk kładzie się wówczas na mobilność, stabilność masy ciała i regulację stresu.